Psychische Erkrankungen
Psychosomatische und andere körperlich begründete psychische Erkrankungen
Hyperventilationssyndrom
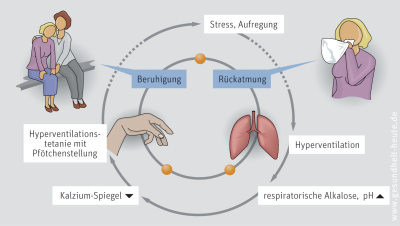
Hyperventilationssyndrom: Gesteigerte Atemtätigkeit mit vermehrter Belüftung der Lungenbläschen, wodurch sich der Sauerstoffgehalt im Blut erhöht und der Kohlendioxidgehalt vermindert, was zu Muskelkrämpfen mit Pfötchenstellung der Hände führen kann. Hyperventilationsanfälle treten meist im 2. und 3. Lebensjahrzehnt auf, in der Regel aus psychischer Ursache (Angst, Stress, Aggressionen). Die Therapie ist „einfach“ und kann den Anfall meist rasch beseitigen.
Leitbeschwerden
- Kribbeln in Händen und Füßen und um den Mund herum, Taubheitsgefühl, Brennen
- Im Hyperventilationsfall: verstärkte Atmung (häufiger oder tiefer) und heftiger Muskelkrampfanfall, eventuell Pfötchenstellung der Hände
- Angst, Aufregung.
Wann zum Arzt
Sofort, wenn sich der Anfall durch Beruhigung des Betroffenen nicht stoppen lässt.
In den nächsten Tagen, wenn es immer wieder zur Hyperventilation kommt.
Die Erkrankung
In den meisten Fällen liegen der Hyperventilation psychische Ursachen zugrunde. Sie kommt besonders bei Jugendlichen und jungen Erwachsenen vor. Starke Emotionen, Stress, Schlafmangel und Angstzustände (Prüfungen, Auftritte) führen bei den Betroffenen zur massiven Atemtätigkeit. Die Lunge atmet zu viel Kohlendioxid ab und erhöht so den pH-Wert des Bluts. Dadurch binden Eiweiße im Blutplasma verstärkt freies Kalzium. Die Konzentration an freiem Kalzium im Blut sinkt und es kommt zu schmerzhaften, heftigen Muskelkrämpfen, eventuell mit Kribbelgefühl an den Füßen und Händen und um den Mund herum sowie zur Pfötchenstellung der Hände. Auch Schwindel, Konzentrationsstörungen und leichte Bewusstseinstrübungen können auftreten. Das verstärkt wiederum die Angst. Ein Teufelskreis entsteht, aus dem die Betroffenen von selbst nicht wieder herauskommen.
Das macht der Arzt oder Therapeut
Der Arzt schließt körperliche Ursachen der Hyperventilation und des Muskelkrampfs aus, wie z. B. eine schwere Lungenerkrankung.
Beruhigung, gutes Zureden und Rückatmung von Kohlendioxid (z. B. durch eine vor Mund und Nase gehaltene Plastiktüte) durchbrechen diesen Teufelskreis. Diese Rückatmung führt das zuvor abgeatmete Kohlendioxid wieder in die Lunge zurück, normalisiert so die Kohlendioxidkonzentration im Blut und das Kalzium löst sich aus der Eiweißbindung. Die Muskelkrämpfe enden und der „Anfall“ ist vorbei.
Nur wenn diese Maßnahmen erfolglos sind, wird die Anwendung von beruhigenden Medikamenten notwendig.
Thema des ärztlichen Gesprächs ist schließlich die Frage, ob Entspannungstechniken wie Autogenes Training oder Yoga geeignet sind, ein erneutes Auftreten eines Hyperventilationsanfalls zu verhindern. Steht der Betroffene vor einem Berg ungelöster Konflikte, wird dies aber nicht ausreichen, und eine Psychotherapie ist angezeigt.
Selbsthilfe
Die Angst lässt nach, wenn man begreift, dass Hyperventilieren keine Lebensgefahr bedeutet. Hilfreich ist, wenn man die auslösenden Umstände kennt, in denen so ein Hyperventilationsanfall auftreten kann. Sind sie bekannt, kann man gezielt dagegen vorgehen, so z. B. durch Autogenes Training oder andere Atem- und Entspannungstechniken.
Während eines Anfalls wird die Atmung besser, wenn man kurz einatmet und bewusst langsam ausatmet. Das hilft aber nur zu Beginn eines Hyperventilationsanfalls. Verpasst man den Moment, ist es gut, immer eine Plastiktüte dabei zu haben, um auf den Not- bzw. Anfall vorbereitet zu sein.
Organische Psychose (akut)
Akute organische Psychose (akute exogene Psychose): Körperlich begründbare (organische) Psychose, die sich mit Besserung der ursächlichen organischen Erkrankung meist innerhalb von Tagen bis Wochen zurückbildet. Akute organische Psychosen können nach Schädel-Hirn-Verletzungen, Schlaganfällen, Vergiftungen, Austrocknung, Narkosen, hohem Fieber oder epileptischen Anfällen auftreten.
Die Ähnlichkeit zwischen körperlich begründbaren psychischen Störungen und anderen schwersten psychischen Erkrankungen, z. B. einer Depression oder Schizophrenie, ist manchmal groß. Daher muss bei vielen schweren psychischen Erkrankungen zunächst eine akute organische Psychose ausgeschlossen werden.
Auch die Unterscheidung zwischen einer akuten und einer (beginnenden) chronischen organischen Psychose ist nicht immer sofort möglich, zumal die Übergänge fließend sind.
Leitbeschwerden
- Bei starker Ausprägung Halluzinationen, Wahn oder Angst – eine Verständigung mit dem Patienten wird unmöglich.
- Gedächtnis- und Orientierungsverlust: Der Patient weiß kurzzeitig nicht, wo er ist, leidet unter Verkennungen (er sieht z. B. in Gegenständen etwas anderes).
- Angst und Erregung.
Wann zum Arzt
Sofort, denn akute organische Psychosen sind medizinische Notfälle.
Die Erkrankung
Hinter einer akuten exogenen Psychose steht immer eine schwere Störung des Gehirns, entweder durch eine Schädelverletzung (schon eine kurze Gehirnerschütterung reicht als Auslöser), einen Tumor, eine Hirnhautentzündung oder einen Schlaganfall. Aber auch Allgemeinerkrankungen wie Leber-, Schilddrüsen- und Nierenerkrankungen, sehr hohes Fieber oder die Narkosegase einer Operation können die Gehirnfunktionen durcheinanderbringen.
Allerdings kann sich eine akute organische Psychose auch zu einer chronischen organischen Psychose auswachsen. Dies geschieht vor allem dann, wenn die Ursache wie z. B. eine Alkoholabhängigkeit nicht beseitigt wird.
Ein Sonderfall der akuten organischen Psychose ist das weniger schwere Durchgangssyndrom. Hier fehlen Bewusstseinstrübung, Halluzinationen und Wahn oder sind nur schwach ausgeprägt. Im Vordergrund stehen stattdessen Symptome wie Vergesslichkeit, verlangsamte Reaktionsfähigkeit oder Schwindel.
Ein weiterer Sonderfall ist das Delir (Delirium), ein Zustand akuter geistiger Verwirrung, der lebensbedrohlich ist. Frühwarnzeichen sind Schlaflosigkeit, Ängste und Zittern; oft setzt das Delir mit einem Krampfanfall ein und ist gekennzeichnet von Desorientierung, Bewusstseinstrübung, Gedächtnisstörungen, lebhaften Halluzinationen, ängstlicher Unruhe, ausgeprägtem Zittern (Tremor) oder Panikanfällen, in denen die Patienten schreien und um sich schlagen. Nachts ist die Symptomatik verstärkt. Betroffen sind vor allem Alkoholiker, die schon sehr lange und sehr stark trinken, denn das Delir ist typisch beim Entzug alkoholabhängiger Patienten. Es kann aber auch während einer Episode sehr schweren Missbrauchs auftreten. Eine notfallmäßige Sofortversorgung ist dringend nötig. Unbehandelt endet das Alkoholentzugsdelir in 15–20 % tödlich. Behandelt sinkt die Sterblichkeit auf 1–5 %.
Das macht der Arzt oder Therapeut
Gegen die psychotischen Symptome, also Wahn und Halluzinationen, werden Neuroleptika, gegen Übererregung Tranquilizer gegeben. Sehr aggressive und extrem unruhige Betroffene können auch kurzfristig (im Bett) fixiert werden – etwa wenn die Gefahr besteht, dass ein frisch operierter aus dem Bett springt oder ein Alkoholkranker im Entzugsdelir das Pflegepersonal angreift. Der Schwerpunkt der Therapie liegt aber auf der Behandlung der organischen Grunderkrankung.
Unterstützung durch Angehörige
Wichtig ist, den Betroffenen nicht alleine zu lassen. Vermeidung von Lärm und Menschenmassen, ausreichende Beleuchtung, vertraute Gesichter und eine klare und einfache Worte bevorzugende Kommunikation wirken den Ängsten und der Orientierungslosigkeit entgegen. Nach dem Ereignis sind die Betroffenen noch eine Zeit lang erschöpft und brauchen Schonung.
Weiterführende Informationen
- J. F. Spittler: Akute organische Psychosen. Bewusstseinsstörungen und Bewusstsein. Pabst Science Publishers, 2001. Ein kritischer Blick auf den fließenden Übergang zwischen „normal“ und „verrückt“.
Organische Psychose (chronisch)
Chronische organische Psychose (chronische exogene Psychose, hirnorganisches Psychosyndrom): Irreversible Schädigungen des Gehirns durch degenerative Prozesse wie Demenz, Alzheimererkrankung, Parkinson, Epilepsie, Chorea Huntington, Creuzfeldt-Jacob-Krankheit oder ein schweres Schädel-Hirn-Trauma.
Chronische organische Psychosen sind in der Regel irreversibel, schreiten voran und führen nach Jahren, manchmal schon nach Monaten zum Tod. Die heute verfügbaren Therapien können jedoch den Abbauprozess verlangsamen.
Leitbeschwerden
- Gedächtnisstörung: Betroffen ist in der Regel das Kurzzeitgedächtnis. Die Patienten vergessen, was sie vor wenigen Minuten erlebt haben. Eine besondere Form der Gedächtnisstörung ist das Korsakow-Syndrom (amnestisches Syndrom), das sich durch schwere Merkfähigkeitsstörungen, räumliche und zeitliche Desorientiertheit auszeichnet: Betroffene wissen nicht mehr, wo sie sind oder welcher Tag es ist, verlaufen sich auf bekannten Wegen oder glauben, sie seien wieder jung.
- Verlust geistiger Fähigkeiten: Begabungen und Kenntnisse gehen nach und nach verloren, auch alltägliche Verrichtungen (Körperpflege, selbstständig essen) sind nicht mehr möglich (Demenz).
- Angst- und Erregungszustände: Die Betroffenen sind schreckhaft, zittern, werden aggressiv, schreien oder geben wüste Beschimpfungen von sich.
Das macht der Arzt
Diagnostik und Therapie werden bei der Demenz besprochen, der mit großem Abstand häufigsten chronischen organischen Psychose.
Psychosomatische Störungen
Psychosomatische Störungen: Psychische Probleme wie chronischer Stress, berufliche Überforderung oder private Konflikte, die sich in organischen Erkrankungen manifestieren. Diese sind jedoch – im Gegensatz zu somatoformen Störungen – eindeutig nachweisbar, d.h. es liegt eine organische, diagnostizierbare Schädigung vor. Psychosomatische Erkrankungen können bereits in der Kindheit beginnen und sind bei Frauen häufiger als bei Männern.
Leitbeschwerden
Diese hängen ab von der Art der Erkrankung. Gemeinsam bei allen aber sind:
- Stark fluktuierende Beschwerden (mal gibt es erträgliche Tage und Wochen, mal ist es ganz schlimm)
- Das oft fehlende oder nur langsam erfolgende Voranschreiten der Erkrankung trotz des chronischen Charakters
- Schmerzen und Allgemeinsymptome wie Müdigkeit oder Erschöpfung.
Die Erkrankungen
Jede Erkrankung betrifft immer sowohl die Psyche als auch den Körper – schließlich hat jede länger dauernde körperliche Erkrankung auch psychische Folgen und umgekehrt. Insofern wird das Konzept der psychosomatischen Medizin von uns Autoren inzwischen als überholt angesehen: Wenn das Beschwerdebild zumindest aller chronischen Krankheiten psychisch mitbedingt ist, kann man nicht mehr von psychosomatischen Erkrankungen als abgrenzbare Krankheitsgruppe sprechen. Die Autoren, die sich aber dieser Argumentation nicht anschließen, zählen folgende zu den psychosomatischen Erkrankungen:
- Starkes Übergewicht (Adipositas)
- Asthma
- Bluthochdruck
- Chronisch-entzündliche Darmerkrankungen wie Colitis ulcerosa und Morbus Crohn
- Hauterkrankungen wie Neurodermitis oder Schuppenflechte.
- Fibromyalgie
- Chronische Reizblase
- Tinnitus.
Das macht der Arzt oder Therapeut
Die Diagnostik und Therapie richtet sich zunächst nach den im Vordergrund stehenden Symptomen. So werden neben der Therapie der somatischen Erkrankung auch psychotherapeutische Verfahren in die Behandlung mit einbezogen, z. B. Gruppen- und Einzelgespräche, Entspannungstechniken oder künstlerische Verfahren.
Weiterführende Informationen
- H. Morschitzky; S. Sator: Wenn die Seele durch den Körper spricht. Psychosomatische Störungen verstehen und heilen. Walter-Verlag, 2004. Überblick über die wichtigsten somatoformen und psychosomatischen Störungen und ihre Behandlung anhand von Fallbeispielen.
Somatoforme Störungen
Somatoforme Störung (Somatisierungsstörung): Der Patient leidet monate- und jahrelang an heftigen körperlichen Beschwerden, für die sich jedoch auch nach wiederholter und gründlicher Untersuchung durch den Arzt keine organische Ursache finden lässt. Trotzdem hält der Betroffene an seiner Überzeugung fest, an einer organischen Erkrankung zu leiden.
Leitbeschwerden
- Die meisten Erkrankten haben eine lange Patientenkarriere hinter sich, da sie schon meist über Jahre hinweg an der entsprechenden Symptomatik leiden.
- Schwankschwindel: Gefühl, als schwanke der Boden, auf dem man läuft. Häufig besteht eine ausgeprägte Gangunsicherheit.
- Magen-Darm-Beschwerden: Bauchschmerzen, Übelkeit, Gefühl von Überblähung, Erbrechen, häufiger Durchfall.
- Herzbeschwerden: Atemlosigkeit, Brustschmerzen, Herzstiche.
- Harnwegsbeschwerden: Harndrang oder Harnverhalten, Schmerzen und Missempfindungen im Genitalbereich, Scheidenausfluss.
- Haut- und Schmerzbeschwerden: Flecken oder Farbveränderungen auf der Haut, Taubheit, Kribbelgefühl, Schmerzen in den Gliedmaßen.
- Orthopädische Beschwerden, z. B. in der Lendenwirbelregion.
- Die Patienten befürchten, dass der Arzt etwas übersehen haben könnte oder nicht genau genug untersucht hat. Die Folge: Sie wechseln von einem Arzt zum anderen (doctors hopping).
- Die Symptomatik verstärkt sich bei zusätzlichem Stress (z. B. familiären Problemen).
Wann zum Arzt
Bei somatoformen Störungen gehen die Patienten eher zu häufig zum Arzt und konsultieren meist auch unabhängig voneinander verschiedene Ärzte gleichzeitig. Die Erkrankten verursachen dadurch nicht nur hohe Kosten im Gesundheitssystem, sondern schädigen auch die eigene Gesundheit, indem sie z. B. Röntgenaufnahmen bei verschiedenen Ärzten mehrfach wiederholen oder sich verschiedene Medikamente verordnen lassen, die sie dann auch alle einnehmen – mit den Folgen von unübersehbaren Wechselwirkungen und entsprechenden gesundheitlichen Risiken.
Die Erkrankung
Als Ursache für die Entstehung somatoformer Störungen gilt eine gestörte Verarbeitung unterschiedlichster Belastungen:
Biografische Belastung. Patienten mit psychosomatischen Störungen sind in ihrem Leben überdurchschnittlich vielen und starken Belastungsfaktoren ausgesetzt: finanzielle Probleme, Scheidung, psychische Erkrankung von Familienangehörigen, Verlust von nahen Bezugspersonen, Erlebnisse von sexuellem Missbrauch und körperlicher Misshandlung.
Emotionale Belastung. Fast alle Patienten mit psychosomatischen Störungen leiden auch an Depressionen oder Angsterkrankungen. Allerdings werden diese als solche nicht bewusst wahrgenommen, sondern „somatisiert“: Statt seelischer Schmerzen spüren die Erkrankten körperliche Schmerzen oder organische Beschwerden.
Amplifizierung (Ausweitung der Wahrnehmung). Häufig hat der Patient als Kind in einem sonst eher kühlen Familienklima erfahren, dass ihm bei Krankheiten mehr Liebe und Aufmerksamkeit zuteil wurde. Betroffene neigen deshalb dazu, Krankheitssymptome besonders aufmerksam wahrzunehmen und ihrem Umfeld auch mitzuteilen – in der Hoffnung, dadurch Aufmerksamkeit, Zuneigung oder mehr Mitgefühl zu bekommen.
Menschen, die an somatoformen Störungen leiden, werden oft belächelt und als wehleidig oder gar als Simulanten angesehen. Dabei bilden sich die Erkrankten ihre Beschwerden keinesfalls nur ein, sondern leiden erheblich an den Symptomen wie Schmerzen, Herzbeschwerden oder ständiger Müdigkeit. Die Überzeugung, von einer unerkannten, schweren Erkrankung betroffen zu sein, führt bei vielen Betroffenen zusätzlich zu Angstzuständen und Verzweiflung — vor allem dann, wenn der Zustand unverändert andauert oder bereits mehrere gescheiterte Behandlungsversuche und diagnostische Prozeduren durchgeführt wurden.
Das macht der Arzt oder Therapeut
Der Hausarzt wird zunächst immer abklären, ob organische Ursachen für die Beschwerden vorliegen. Wenn er aber nach wiederholten Untersuchungen keine Ursache findet und die Symptome trotz mehrerer Behandlungsversuche länger als sechs Monate bestehen bleiben, hat der Arzt eine schwierige Aufgabe: Er muss dem Patienten vermitteln, dass keine organische Störung vorliegt. Dies erfordert viel psychologisches Fingerspitzengefühl. Sowohl dem Arzt als auch dem Patienten muss dabei klar sein, dass es sich nicht um eine eingebildete Erkrankung handelt. Vielmehr leidet der Erkrankte an einer ernsthaften Störung, die auch behandelt werden muss – nur eben nicht mit Medikamenten oder Operationen.
Eine stationäre Behandlung in einer psychosomatischen Klinik kann bei einer schweren und lang andauernden Symptomatik erforderlich sein.
Eine Therapie mit Psychopharmaka wird nicht empfohlen.
Psychotherapie. Wenn der Arzt erklärt, dass die Symptome psychisch bedingt sein könnten und als Behandlung eine Psychotherapie vorschlägt, fühlen sich die meisten Patienten völlig unverstanden. Sie klammern sich geradezu an eine rein organische Ursache. Der Hausarzt sollte versuchen, den Betroffenen durch Gespräche zu einer psychotherapeutischen Behandlung zu motivieren. Oft haben die Betroffenen allerdings eine große Scheu, sich in ihr „Inneres“ schauen zu lassen – meist aus Angst vor möglichen Konflikten, die sie bisher verdrängt haben. Viele haben aber auch Angst, von der Umwelt als „verrückt“ abgestempelt zu werden. Als besonders angenehm und hilfreich empfinden die meisten Betroffenen dagegen die regelmäßige Anwendung von Entspannungsverfahren.
Prognose
Die Aussichten auf Therapieerfolg sind grundsätzlich positiv, wenn der Patient sein Festhalten an organischen Ursachen aufgibt und eine psychotherapeutische Behandlung akzeptiert. Die Therapie einer somatoformen Störung wird aber umso schwieriger und langwieriger, je länger die Erkrankung bereits (unbehandelt) besteht.
Selbsthilfe
Selbsthilfegruppen sind bei dieser Erkrankung nicht von Vorteil, da sich die Teilnehmer meist gegenseitig in ihren Beschwerden und den organisch begründeten Erklärungsmodellen bestärken.
„Mir liegt ein Problem im Magen“, „Ihm ist eine Laus über die Leber gelaufen“ – das Wechselspiel zwischen Körper und Seele ist auch dem Volksmund bekannt. Bei immer wiederkehrenden Beschwerden sollten sich Betroffene diesen ganzheitlichen Zusammenhang wieder bewusst machen und versuchen, sich selbst zu fragen: Was sitzt mir wirklich im Nacken, wenn ich ständig unter Verspannungen leide? Welche Angst rumort in meinem Bauch, wenn ich oft unter Blähungen leide? Dieser Wechsel der Sichtweise kann schon auf die richtige Spur führen.








